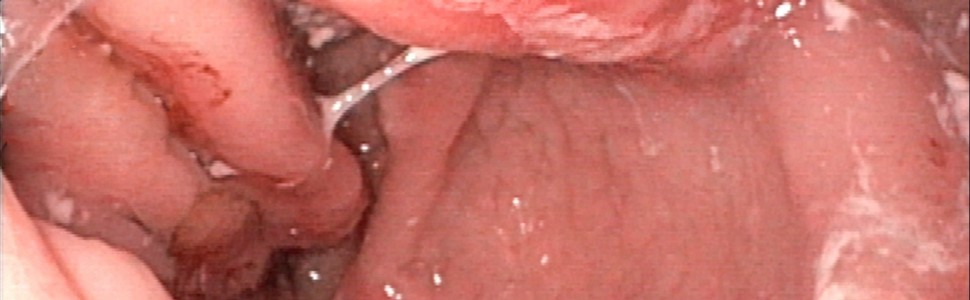
W 1986 r. Alan J. Cameron i John A. Higgins opublikowali w Gastroenterology pracę opisującą 109 pacjentów z udowodnioną radiologicznie przepukliną rozworu przełykowego, u których wykonano badanie endoskopowe górnego odcinka przewodu pokarmowego z powodu podejrzenia krwawienia. U 55 z badanych występowała niedokrwistość, definiowana jako poziom hemoglobiny poniżej 11 g/dl u kobiet i poniżej 13 g/dl u mężczyzn. Zmiany zapalne w przełyku i przełyk Barretta obserwowano częściej w grupie chorych z niedokrwistością, jednak nie była to różnica istotna statystycznie. Najważniejszą odmiennością w obu grupach pacjentów była częstość występowania zmian opisywanych przez endoskopistów jako linear gastric erosion (linijna nadżerka błony śluzowej żołądka). Uwidoczniono je u 23 chorych z niedokrwistością i u 13 osób z prawidłową morfologią krwi (p < 0,05). Zmiany te, często mnogie, występowały jedynie w obrębie żołądka i dotyczyły błony śluzowej wpuklającej się do przepukliny, a u części pacjentów obecna była świeża lub zhemolizowana krew. Autorzy zasugerowali, że takie właśnie zmiany mogą być źródłem krwawienia z przewodu pokarmowego i przyczyną przewlekłej niedokrwistości z niedoboru żelaza.
Epidemiologia i patogeneza
Częstość występowania CL jest trudna do oszacowania. Przepuklina rozworu przełykowego opisywana jest u 0,8-2,9% pacjentów, u których wykonano endoskopię górnego odcinka przewodu pokarmowego. Obecność linijnych ubytków w obrębie błony śluzowej poniżej wpustu opisywano u 3-5% chorych z przepukliną rozworu przełykowego. Ryzyko wystąpienia CL zależy od jej rozmiaru i wynosi ok. 10-20%, gdy przepuklina ma więcej niż 5 cm, wzrasta również u chorych przyjmujących niesteroidowe leki przeciwzapalne (NLPZ).
Wśród proponowanych potencjalnych przyczyn powstawania CL najczęściej rozważa się mechaniczny uraz błony śluzowej związany ze skurczami przepony w trakcie ruchów oddechowych, ucisk na naczynia i uszkodzenie spowodowane kwaśną treścią żołądkową. W badaniu histopatologicznym wycinków z CL stwierdza się ogniskowe zmiany niedokrwienne z obecnością martwicy skrzepowej, nacieki zapalne, złuszczanie się komórek, włóknienie i zanik błony śluzowej. Inne czynniki rozważane w patogenezie powstawania tych uszkodzeń to zastój w naczyniach żylnych oraz obrzęk błony śluzowej.
Obraz kliniczny
U chorych z przepukliną rozworu przełykowego najczęściej występują objawy choroby refluksowej, jednak u wielu przebiega ona całkowicie bezobjawowo. U pacjentów z przepukliną częściej stwierdza się też niedokrwistość z niedoboru żelaza, niezależnie od obecności zmian endoskopowych, takich jak nadżerki Camerona, zmiany zapalne w przełyku czy żołądku i dwunastnicy.
W badaniu endoskopowym obserwuje się cechy przepukliny wślizgowej oraz obecność linijnych nadżerek lub głębszych owrzodzeń na szczytach fałdów błony śluzowej wpuklającej się w obręb przepukliny. U ok. 60% pacjentów opisywano zmiany mnogie. U chorych z potwierdzoną obecnością CL w trakcie gastroskopii obserwowano również cechy krwawienia z górnego odcinka przewodu pokarmowego, zarówno aktywnego, jak i przebytego (obecność świeżej lub zhemolizowanej krwi) – odsetek takich chorych w literaturze waha się od 29% do 58%. Analizy przyczyn krwawienia z przewodu pokarmowego o niewyjaśnionej etiologii u pacjentów poddawanych badaniu kapsułką endoskopową czy enteroskopii dwubalonowej wykazują, że CL są jednymi z najczęściej przeoczonych źródeł krwawienia w trakcie wcześniejszej gastroskopii.
Leczenie
U większości pacjentów skuteczne jest leczenie zachowawcze. Lekami z wyboru są te, które hamują wydzielanie kwasu solnego (inhibitory pompy protonowej i blokery receptorów histaminowych) oraz prokinetyki. Ponieważ CL często współistnieją z innymi patologiami w zakresie górnego odcinka przewodu pokarmowego, takimi jak refluksowe zapalenie przełyku czy zapalenie żołądka, u pacjentów już wcześniej przyjmujących leki zwiększające pH treści żołądkowej, konieczna bywa intensyfikacja takiego leczenia w celu wygojenia ubytków błony śluzowej. U chorych ze współistniejącą niedokrwistością należy włączyć suplementację żelaza.
Istnieją pojedyncze doniesienia na temat krwotoków z wrzodów Camerona, które zaopatrywano skutecznie poprzez endoskopowe założenie opasek na widoczne w obrębie tych zmian naczynie. Część pacjentów, w przypadku choroby niereagującej na leczenie zachowawcze lub obecności dużej przepukliny wślizgowej, wymaga postępowania operacyjnego – najczęściej fundoplikacji metodą endoskopową, laparoskopową lub otwartą. Zabieg chirurgiczny jest także wskazany w przypadku powikłań, takich jak perforacja czy wgłobienie. W ostatnich latach pojawiły się również doniesienia na temat wykorzystania ablacji z użyciem fal radiowych (RFA, metoda HALO® - 90) do leczenia nadżerek Camerona u chorych z czynnym krwawieniem, co pozwoliło uzyskać skuteczną hemostazę i ustabilizować stan pacjentów do czasu operacji przepukliny.
Piśmiennictwo
Źródło: Kaczka A.: Zmiana Camerona [w:] Gąsiorowska A. (red.): Zespoły chorobowe w gastroenterologii związane z eponimami. Wydawnictwo Czelej 2019, s. 35-37.